Síndrome de Cushing: como o excesso de cortisol ameaça múltiplos sistemas

A síndrome de Cushing é uma doença rara, porém grave, com impacto sistêmico e diagnóstico desafiador. O conhecimento da sua fisiopatologia e manifestações clínicas é essencial para que médicos possam reconhecer precocemente a condição e instituir tratamento adequado.
[lwptoc colorScheme="inherit" borderColor="#ffffff"]
Síndrome de Cushing: condição 4 vezes mais comum em mulheres
A síndrome de Cushing é uma condição endocrinológica causada pela exposição crônica a níveis suprafisiológicos de cortisol, seja por uso de glicocorticoides exógenos ou por produção endógena excessiva. Quando a causa é um adenoma hipofisário produtor de ACTH, a condição recebe o nome específico de doença de Cushing.
O termo é uma homenagem ao neurocirurgião norte-americano Harvey Williams Cushing, que descreveu a síndrome em 1932. Apesar de rara — com incidência aproximada de 3 casos por milhão de pessoas ao ano —, a doença apresenta alta morbimortalidade, especialmente por complicações cardiovasculares, metabólicas e infecciosas.
A condição acomete principalmente indivíduos entre 20 e 50 anos, sendo que a síndrome de Cushing adrenal ocorre até 4 vezes mais em mulheres. Na doença de Cushing, a predominância feminina também é de aproximadamente 4:1.

Anatomia e Histologia das Suprarrenais
As glândulas suprarrenais, localizadas sobre os rins, pesam cerca de 10 g e medem em média 4-6 cm. A glândula direita tem formato piramidal e a esquerda, semilunar. São ricamente vascularizadas e possuem drenagem venosa assimétrica: pela veia cava inferior (direita) e pela veia renal (esquerda).
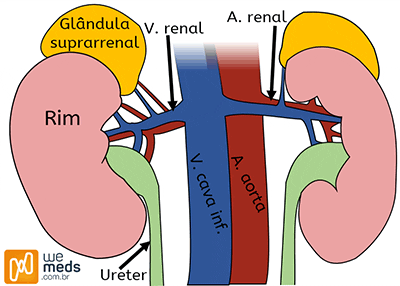
Histologicamente, apresentam córtex e medula:
- Zona glomerulosa → produção de mineralocorticoides (aldosterona).
- Zona fasciculada → síntese de glicocorticoides (principalmente cortisol).
- Zona reticulada → secreção de androgênios.
- Medula → produção de catecolaminas (adrenalina e noradrenalina).
Fisiologia e Regulação do Cortisol
O cortisol é produzido a partir do colesterol e regulado pelo eixo hipotálamo-hipófise-adrenal:
- O hipotálamo secreta CRH, que estimula a hipófise a liberar ACTH.
- O ACTH, por sua vez, induz o córtex da suprarrenal a secretar cortisol.
- Há um mecanismo de feedback negativo, em que o excesso de cortisol inibe CRH e ACTH.
- A secreção segue um ritmo circadiano, com pico matinal e queda noturna.

Etiologia e Fisiopatologia da Síndrome de Cushing
Afinal, o que causa síndrome de Cushing?
O hipercortisolismo pode ser:
Exógeno (iatrogênico) – mais comum; resulta do uso prolongado de corticoides.
Altas doses de glicocorticoides inibem o eixo hipotálamo-hipófise-adrenal, mas mantêm efeitos clínicos do excesso de cortisol.
Endógeno – dividido em ACTH-dependente (80%) e ACTH-independente (20%).
- Doença de Cushing (adenoma hipofisário, 68% dos casos): adenoma benigno resistente ao feedback negativo, com secreção contínua de ACTH.
- Secreção ectópica de ACTH/CRH: frequentemente associada a neoplasias (ex.: carcinoma de pequenas células de pulmão, carcinoides).
- Produção adrenal autônoma: adenomas ou carcinomas que secretam cortisol de forma independente do ACTH.
Manifestações Clínicas da Síndrome de Cushing
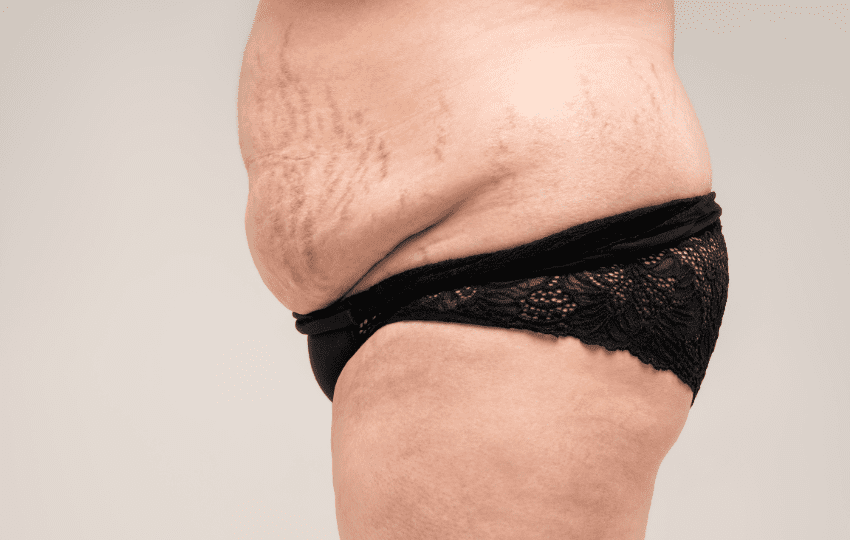
Os sintomas evoluem de forma insidiosa e frequentemente se confundem com condições comuns, como obesidade ou síndrome metabólica. Os achados mais específicos incluem:
- Obesidade central e face em “lua cheia”.
- Giba de búfalo (acúmulo de gordura cervical).
- Estrias violáceas largas (>1 cm).
- Fraqueza muscular proximal.
- Pele fina, equimoses e pletora facial.
- Hipertensão arterial.
- Diabetes ou intolerância à glicose.
- Osteoporose e fraturas.
- Hirsutismo e distúrbios menstruais em mulheres.
- Alterações psiquiátricas (depressão, labilidade emocional, psicose).
- Maior suscetibilidade a infecções oportunistas.
Formas Especiais
Síndrome de Cushing cíclica: caracterizada por picos intermitentes de hipercortisolismo, dificultando o diagnóstico.
Pseudo-Cushing: alterações semelhantes, mas secundárias a condições como alcoolismo, obesidade, síndrome do ovário policístico, depressão e ansiedade. O tratamento da doença de base normaliza o cortisol.

Orientações gerais de tratamento
O objetivo do tratamento é reduzir a secreção de cortisol para níveis normais, a partir da abordagem adequada da causa base.
Por exemplo, o tratamento da Síndrome de Cushing devido ao uso de corticosteroides é simplesmente a retirada desses medicamentos – no entanto, de forma gradual, uma vez que se a terapia for descontinuada abruptamente o paciente pode entrar em insuficiência adrenal. Já para a Doença de Cushing, cerca de 70% dos casos são curados com a ressecção do adenoma, e a melhora clínica ocorre em 2-12 meses.
A abordagem das complicações (hipertensão, osteoporose, diabetes) deve ser corretamente instituída e mantidas até a reversão completa dessas consequências.

Prognóstico
A morbimortalidade dos pacientes com síndrome de Cushing é elevada, já que o excesso crônico de glicocorticoides leva a complicações graves, como fraturas osteoporóticas, doenças cardiovasculares, obesidade, alterações psiquiátricas e maior suscetibilidade a infecções.
Sem tratamento, o hipercortisolismo grave reduz drasticamente a expectativa de vida, com sobrevida de apenas 50% em 5 anos. Com a terapia adequada, entretanto, a sobrevida pode se equiparar à da população geral.
Quando o diagnóstico e o tratamento são precoces, especialmente nas formas não malignas, o prognóstico é geralmente favorável, com melhora significativa dos sintomas já no primeiro ano. Ainda assim, em alguns pacientes, mesmo após a cura bioquímica, podem persistir obesidade, risco cardiovascular aumentado e hipertensão arterial.
Portanto, a detecção precoce e a intervenção adequada são determinantes para a redução da mortalidade e melhora da qualidade de vida.

Saiba mais sobre esta e outras condições clínicas com WeMEDS®
Quer aprofundar seus conhecimentos? Confira o conteúdo completo no aplicativo WeMEDS®. Disponível na versão web ou para download para iOS ou Android.
--
Referências:
Reincke M, Fleseriu M. Cushing Syndrome: A Review. JAMA. 2023;330(2):170–181. doi:10.1001/jama.2023.11305
Nieman, L. K., Castinetti, F., Newell-Price, J., Valassi, E., Drouin, J., Takahashi, Y., & Lacroix, A. (2025). Cushing syndrome. Nature reviews. Disease primers, 11(1), 4. https://doi.org/10.1038/s41572-024-00588-w
Nieman, LK.- Epidemiology and clinical manifestations of Cushing's syndrome. In: UpToDate, Post TW (Ed), UpToDate, Waltham, MA.
Nieman, LK.- Establishing the cause of Cushing's syndrome. In: UpToDate, Post TW (Ed), UpToDate, Waltham, MA.