SBP redefine o conceito de febre em crianças

A Sociedade Brasileira de Pediatria (SBP) atualizou recentemente os parâmetros para a definição de febre em crianças, reduzindo o ponto de corte axilar de 37,8°C para 37,5°C. A nova diretriz, publicada no documento científico “Abordagem da Febre Aguda em Pediatria e Reflexões sobre a febre nas arboviroses”, reflete um alinhamento com evidências internacionais e propõe uma abordagem clínica mais integrada ao contexto fisiológico da criança.
[lwptoc colorScheme="inherit" borderColor="#f4f4f4"]
Critérios atualizados para definição de febre em crianças
De acordo com a SBP, considera-se febre quando:
- A temperatura axilar atinge 37,5°C ou mais;
- A temperatura oral ou retal é de 38°C ou mais (medida por três minutos).
A diretriz atual enfatiza que a temperatura isolada não deve ser o único parâmetro clínico para definir febre. A variação circadiana da temperatura corporal pode alcançar até 1°C ao longo do dia, mesmo em lactentes saudáveis. Assim, a febre é interpretada como um sinal fisiológico de resposta imunológica, e não como uma doença em si.
Métodos de aferição e redução da “febrefobia”
A SBP recomenda a aferição axilar com termômetro digital como método padrão em lactentes e crianças pequenas. Equipamentos infravermelhos devem ser restritos a profissionais devidamente treinados.
Além do ajuste técnico, a mudança visa conter a chamada “febrefobia” - a ansiedade dos pais diante da elevação térmica, que frequentemente resulta em consultas desnecessárias e uso inadequado de medicamentos.
A diretriz reforça que o estado geral da criança deve guiar a conduta clínica. Crianças com temperatura elevada, mas com bom nível de atividade, hidratação e reatividade, podem ser apenas observadas, sem necessidade imediata de antitérmicos.

Febre x Hipertermia: distinção clínica essencial
A febre é um fenômeno regulado pelo centro termorregulador hipotalâmico, que eleva o ponto de equilíbrio térmico como resposta a mediadores inflamatórios. Já a hipertermia decorre de falha na dissipação de calor (como em dias muito quentes ou após esforço físico intenso), sem alteração no ponto de ajuste central.
Em crianças pequenas, o sistema de termorregulação ainda é imaturo, o que as torna mais vulneráveis a episódios de hipertermia.
Embora a elevação da temperatura possa ter efeitos benéficos, como aumento da atividade enzimática e fortalecimento da resposta imune, temperaturas acima de 39,5°C exigem vigilância, pois podem comprometer processos metabólicos e a estabilidade hemodinâmica.
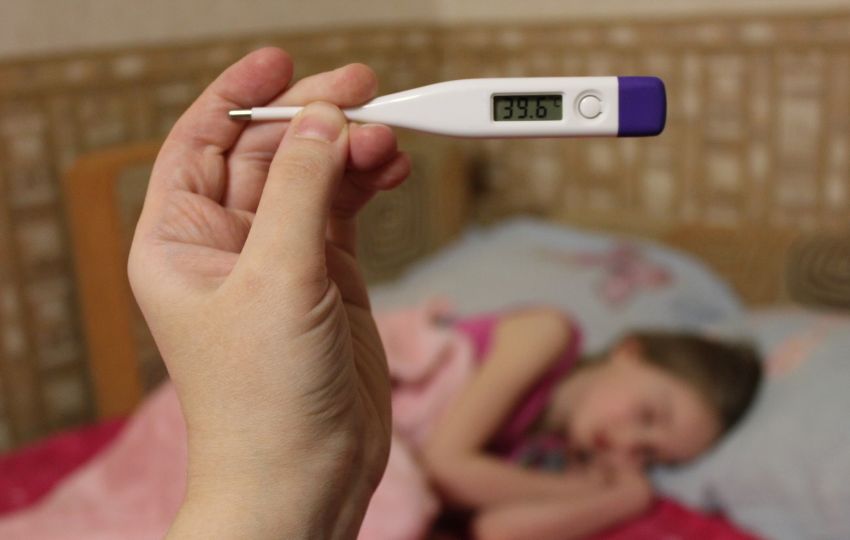
Avaliação clínica e critérios de risco
A avaliação da criança febril deve priorizar parâmetros clínicos como:
- Nível de consciência e interação;
- Padrão respiratório e perfusão periférica (tempo de enchimento capilar);
- Estado de hidratação e aceitação alimentar.
Nos casos de febre sem sinais de localização, cabe ao pediatra identificar a possibilidade de infecção bacteriana grave e definir a necessidade de exames complementares ou internação.
A SBP recomenda encaminhamento imediato ao pronto-socorro quando:
- O paciente tem menos de 3 meses;
- A temperatura ultrapassa 39,5°C;
- Há alterações no estado geral, como sonolência, irritabilidade, convulsões, dispneia ou sinais de desidratação;
- Ou quando há doenças crônicas, imunossupressão ou desnutrição associadas.

Uso racional de antitérmicos
Os antitérmicos (como paracetamol, dipirona e ibuprofeno) devem ser utilizados apenas diante de mal-estar significativo, irritabilidade, dor ou alteração no sono e no apetite.
Em lactentes com menos de um mês, apenas o paracetamol é indicado, com ajuste conforme a idade gestacional.
A alternância de antitérmicos não é recomendada, pois aumenta o risco de superdosagem sem ganho terapêutico comprovado.

Convulsão febril e orientações aos pais
A convulsão febril é um evento benigno que pode ocorrer entre 6 meses e 6 anos de idade, sem deixar sequelas neurológicas. A maioria dos episódios são de curta duração e autolimitados e não requerem tratamento a longo prazo com medicamentos antiepilépticos. Sua ocorrência está mais relacionada à predisposição individual do que ao valor absoluto da temperatura.
Quando o episódio é isolado, não há indicação de terapia preventiva. O uso de antitérmicos não previne recorrência de convulsão febril, mas pode ser útil para conforto. O manejo adequado envolve hidratação, leve redução de agasalhos e observação clínica cuidadosa.
Febre não é doença: uma defesa fisiológica
A diretriz da SBP reforça a necessidade de educação familiar e profissional sobre o papel fisiológico da febre. Em cerca de 90% dos casos, ela está associada a infecções virais autolimitadas, não requerendo antibióticos.
O uso racional de antitérmicos e antibióticos, aliado à observação do estado geral da criança, é fundamental para evitar iatrogenias, polifarmácia e consultas desnecessárias.

A redefinição da febre pela Sociedade Brasileira de Pediatria representa uma mudança de paradigma na abordagem da criança febril, priorizando o raciocínio clínico e a avaliação funcional do paciente.
Mais do que um número, a febre deve ser compreendida como um sinal fisiológico de defesa, cuja interpretação adequada contribui para uma prática pediátrica mais segura, racional e humanizada.
O tratamento da febre deve priorizar o conforto da criança, e não a normalização numérica da temperatura. O foco principal é identificar sinais de gravidade e garantir hidratação, conforto e observação adequada.
--
Referências:
Sociedade Brasileira de Pediatria (SBP). Abordagem da Febre Aguda em Pediatria e Reflexões sobre a febre nas arboviroses. Disponível em: https://www.sbp.com.br/imprensa/detalhe/news/abordagem-da-febre-aguda-em-pediatria-e-reflexoes-sobre-a-febre-nas-arboviroses/
Sociedade Brasileira de Pediatria (SBP). Manejo da Febre Aguda. Disponível em: https://www.sbp.com.br/fileadmin/user_upload/23229c-DC_Manejo_da_febre_aguda.pdf
Giulia Granchi. BBC News Brasil - Por que temperatura considerada febre mudou? Publicado em 21 de outubro de 2025.