Resistência Antimicrobiana: desafios, estratégias e o papel do uso racional de antibióticos
[lwptoc colorScheme="inherit" borderColor="#fcfcfc"]
O que é resistência antimicrobiana?
A resistência antimicrobiana é uma das maiores ameaças à saúde moderna. Estima-se que 700 mil pessoas morram por ano em decorrência de infecções por microrganismos resistentes, podendo ultrapassar 10 milhões de mortes anuais até 2050.
A resistência antimicrobiana representa a capacidade de microrganismos (como bactérias, vírus, fungos e parasitas) de sobreviver à exposição a medicamentos antimicrobianos que antes eram eficazes contra eles. Essa resistência leva a falhas terapêuticas, infecções recorrentes, aumento da morbimortalidade e custos hospitalares.
O advento dos antibióticos no século XX inaugurou a “era dos antibióticos”, permitindo avanços decisivos na medicina moderna.
Graças a esses medicamentos, foi possível o avanço de cirurgias complexas, transplantes de órgãos, tratamentos oncológicos e imunossupressores, além de uma redução expressiva da mortalidade infantil e do aumento da expectativa de vida global.
Entretanto, o uso excessivo e inadequado de antibióticos favoreceu o surgimento de bactérias multirresistentes - organismos capazes de resistir a múltiplas classes de antimicrobianos.
Em 1945, Alexander Fleming, ao receber o Prêmio Nobel de Medicina pela descoberta da penicilina, já alertava para os perigos do uso indiscriminado de antibióticos, prevendo que o mau uso poderia gerar resistência; um cenário hoje confirmado em escala global.

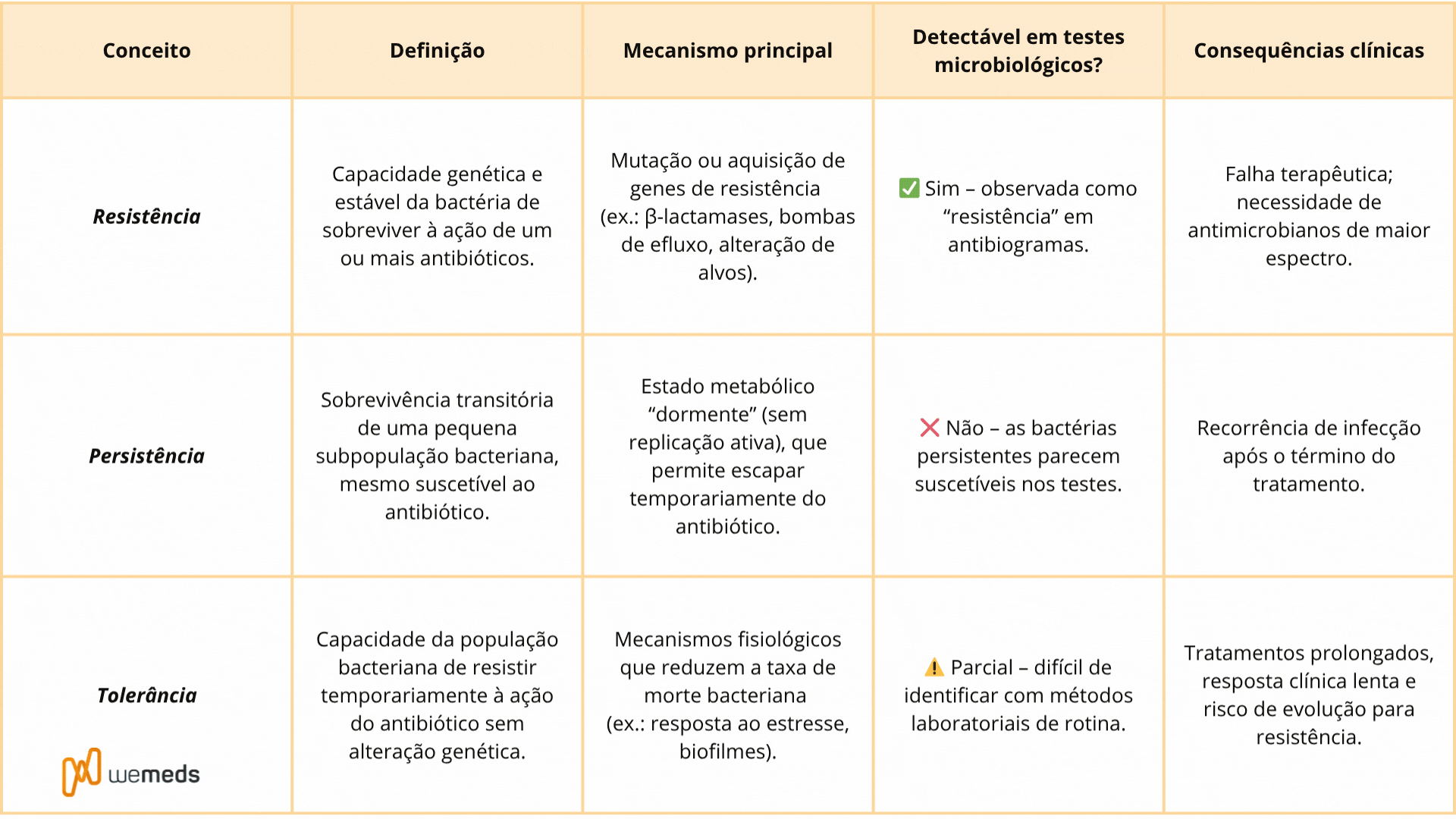
Resistência, persistência e tolerância: entenda as diferenças
Além da resistência clássica, dois fenômenos relacionados têm recebido crescente atenção:
Persistência bacteriana: ocorre quando uma pequena fração da população bacteriana sobrevive à exposição ao antibiótico, mesmo sendo suscetível em testes laboratoriais. Esses microrganismos persistentes podem causar recorrência da infecção após a suspensão do tratamento. É mais difícil de detectar e frequentemente subestimada, embora também possa resultar em falha terapêutica.
Tolerância bacteriana: sobrevivência transitória das bactérias frente à ação do antibiótico, sem desenvolvimento de resistência genética. Estudos recentes indicam que a tolerância pode preceder e facilitar a evolução da resistência, funcionando como um passo inicial na adaptação bacteriana.
Uso racional de antimicrobianos: a chave para conter a resistência
O uso racional de antimicrobianos consiste em prescrever o medicamento certo, na dose adequada, pelo tempo necessário e apenas quando houver indicação clínica comprovada.
Essa prática é parte de um conjunto de estratégias coordenadas que promovem o uso responsável de antimicrobianos, buscando: garantir o melhor resultado terapêutico; reduzir eventos adversos e custos assistenciais; e evitar o desenvolvimento e a disseminação da resistência microbiana.

Princípios do uso racional de antimicrobianos
O uso inadequado de antimicrobianos contribui para o avanço da resistência e para o aumento dos custos hospitalares e complicações clínicas. Para que o uso destes medicamentos seja realmente racional, alguns princípios devem ser observados:
Escolha adequada do agente antimicrobiano: deve ser feita com base em evidências clínicas, padrões locais de sensibilidade e na suspeita etiológica da infecção.
Ajuste posológico individualizado: considerar as características farmacocinéticas e farmacodinâmicas do medicamento, além da função renal e hepática do paciente, garantindo eficácia e segurança.
Definição da menor duração eficaz: evitar tratamentos prolongados sem necessidade, que aumentam o risco de resistência e efeitos colaterais.
Revisão periódica da terapia: após o resultado de exames microbiológicos ou melhora clínica, é fundamental reajustar o esquema terapêutico, realizando o desescalonamento (substituição por antimicrobiano mais específico) ou suspensão da terapia, quando apropriado.

Orientações práticas
O uso racional de antimicrobianos é uma responsabilidade compartilhada entre profissionais e pacientes. Seu objetivo é garantir tratamentos eficazes hoje e preservar a eficácia dos antibióticos para as próximas gerações.
Para Profissionais de Saúde
- Diagnóstico preciso: prescrever antibióticos apenas quando houver confirmação ou forte suspeita de infecção bacteriana.
- Prescrição criteriosa: evitar o uso empírico prolongado e a prescrição desnecessária em infecções virais.
- Escolha adequada do medicamento: selecionar o antimicrobiano mais específico, eficaz e seguro, de acordo com o sítio de infecção, sensibilidade local e perfil do paciente.
- Duração e dose corretas: utilizar o menor tempo eficaz e ajustar a posologia conforme função renal, hepática e gravidade do quadro.
- Reavaliação periódica: revisar o tratamento conforme resultados laboratoriais e evolução clínica, realizando o desescalonamento sempre que possível.
- Educação e stewardship: participar de programas institucionais de gestão antimicrobiana, promovendo auditorias, feedback e atualização contínua da equipe.
- Prevenção: reforçar medidas de controle de infecção, como higienização das mãos, vacinação e uso adequado de EPIs.
Para os pacientes
- Evitar automedicação: os antimicrobianos devem ser utilizados somente quando prescritos por um profissional de saúde habilitado.
- Seguir corretamente a prescrição: é fundamental respeitar as doses, os intervalos e a duração do tratamento indicados.
- Não interromper o tratamento antes do prazo: mesmo com melhora dos sintomas, o uso deve ser mantido até o final do período prescrito para prevenir recaídas e resistência bacteriana.
- Evitar o uso de sobras e o compartilhamento de medicamentos: sobras de antibióticos podem ser insuficientes para um novo tratamento e representar riscos à saúde de outras pessoas.
- Buscar esclarecimento de dúvidas: o paciente deve consultar o profissional de saúde para orientações sobre o modo correto de administração e possíveis efeitos adversos.
- Atentar ao armazenamento e descarte: os medicamentos devem ser mantidos em local apropriado e o restante descartado em pontos de coleta específicos para medicamentos vencidos.

Para aprofundar-se em práticas seguras e indicações detalhadas de antimicrobianos, acesse o aplicativo WeMEDS®. Disponível na versão web ou para download para iOS ou Android.
--
Referências:
Brasil. Agência Nacional de Vigilância Sanitária. Consenso Sobre o Uso Racional de Antimicrobianos. Brasília: Anvisa, 2001.
Brasil. Agência Nacional de Vigilância Sanitária. Medidas de Prevenção de Infecção Relacionada à Assistência à Saúde. Brasília: Anvisa, 2017
Thakur, L., et al (2022). The potential of 4D's approach in curbing antimicrobial resistance among bacterial pathogens. Expert review of anti-infective therapy, 20(11), 1401–1412. https://doi.org/10.1080/14787210.2022.2124968
James, R., et al (2025). Antimicrobial stewardship from a One Health perspective. Nature reviews. Microbiology, 10.1038/s41579-025-01233-3. Advance online publication. https://doi.org/10.1038/s41579-025-01233-3
Lounsbury, et al (2025). The latent system factors that influence antimicrobial use and governance in healthcare: a scoping review of high-income health systems. EClinicalMedicine, 89, 103520. https://doi.org/10.1016/j.eclinm.2025.103520
Huemer, M., et al (2020). Antibiotic resistance and persistence-Implications for human health and treatment perspectives. EMBO reports, 21(12), e51034. https://doi.org/10.15252/embr.202051034