Hiponatremia: o que é, sintomas, causas e como tratar
[lwptoc colorScheme="inherit" borderColor="#ffffff"]
O que é hiponatremia?
A hiponatremia é uma das principais causas de encefalopatia metabólica evitável e é definida como concentração sérica de sódio abaixo de 135 mEq/L, estando presente em até 35% dos pacientes hospitalizados.
O sódio é o principal determinante da osmolaridade sérica. Quando sua concentração cai, ocorre excesso relativo de água no organismo, o que pode levar a edema cerebral e manifestações neurológicas potencialmente fatais.

Classificação por gravidade
A hiponatremia pode ser classificada de acordo com a concentração sérica de sódio, o que tem implicações diretas na avaliação de risco e na condução clínica.
Considera-se hiponatremia leve quando os níveis de sódio se situam entre 130 e 134 mEq/L. Valores entre 125 e 129 mEq/L caracterizam a forma moderada, enquanto concentrações inferiores a 125 mEq/L definem a hiponatremia grave, condição associada a maior risco de edema cerebral, convulsões e desfechos potencialmente fatais.
Sintomas da hiponatremia
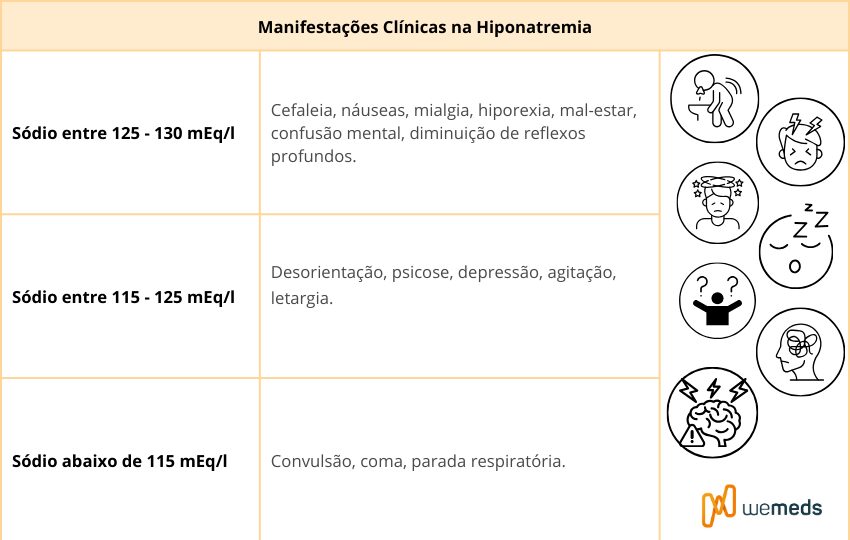
As manifestações clínicas da hiponatremia dependem fundamentalmente da magnitude e, sobretudo, da velocidade da queda do sódio sérico. Em valores discretamente reduzidos, especialmente quando a instalação é lenta, muitos pacientes permanecem assintomáticos, em razão de mecanismos adaptativos do sistema nervoso central que atenuam o edema cerebral.
À medida que o sódio sérico se aproxima de 125 mEq/L, passam a surgir sintomas inespecíficos, como cefaleia, náuseas, mal-estar, diminuição do apetite, mialgias e alterações sutis do estado mental, incluindo lentificação cognitiva e confusão.
Em níveis mais baixos, entre aproximadamente 115 e 125 mEq/L, podem ocorrer desorientação, agitação, letargia, alterações comportamentais e, em alguns casos, manifestações psiquiátricas.
Quando o sódio cai para valores inferiores a 115 mEq/L, a hiponatremia assume caráter crítico, com risco elevado de convulsões, coma e parada respiratória, refletindo edema cerebral significativo e aumento da pressão intracraniana. Nesses cenários, a mortalidade é substancialmente maior, especialmente quando a queda do sódio ocorre de forma rápida.
É importante ressaltar que, nos quadros crônicos, os neurônios podem eliminar solutos intracelulares e reduzir a osmolaridade interna, mecanismo que atenua o edema cerebral e pode mascarar a gravidade bioquímica do distúrbio, fazendo com que pacientes com hiponatremia significativa apresentem poucos sintomas aparentes.
Por que a hiponatremia acontece e quais são as principais causas?
A hiponatremia não representa, na maioria das vezes, uma simples deficiência de sódio, mas sim um excesso relativo de água em relação ao soluto no compartimento extracelular. Em termos fisiopatológicos, o distúrbio decorre principalmente de retenção inadequada de água, mediada pela ação da vasopressina, também conhecida como hormônio antidiurético (ADH).
A vasopressina é secretada em resposta a estímulos osmóticos e hemodinâmicos, atuando nos túbulos distais e ductos coletores renais para aumentar a reabsorção de água livre. Quando sua liberação ocorre de forma inadequada ou desproporcional às necessidades do organismo, a excreção de água torna-se reduzida, promovendo diluição do sódio sérico e consequente queda de sua concentração plasmática.
Do ponto de vista clínico, as causas da hiponatremia são tradicionalmente organizadas conforme o estado volêmico do paciente, o que permite compreender o mecanismo predominante envolvido.
Na hiponatremia hipovolêmica, a perda de volume estimula a secreção de ADH, levando à retenção de água livre. Na hiponatremia euvolêmica, como nos quadros de síndrome da secreção inapropriada de ADH (SIADH), há retenção hídrica sem sinais clínicos de sobrecarga. Já na hiponatremia hipervolêmica, observada em condições como insuficiência cardíaca, cirrose e doença renal avançada, ocorre expansão do volume corporal total com diluição do sódio circulante.
Além desses mecanismos, existem situações em que a redução aparente do sódio sérico não reflete uma verdadeira hiponatremia, como nos casos de hiperglicemia significativa ou nas chamadas pseudo-hiponatremias, relacionadas a interferências laboratoriais.
Diagnóstico de Hiponatremia
O diagnóstico da hiponatremia vai além da simples constatação de sódio sérico reduzido e exige uma abordagem sistematizada, voltada à identificação do mecanismo fisiopatológico subjacente.
A avaliação inicial deve incluir a confirmação da hiponatremia, a determinação da osmolaridade sérica e a análise da osmolaridade e do sódio urinário, que auxiliam na diferenciação entre hiponatremias hipo-osmolares verdadeiras, formas associadas à hiperglicemia e pseudo-hiponatremias.
A caracterização do estado volêmico do paciente (hipovolêmico, euvolêmico ou hipervolêmico) constitui etapa central da investigação e orienta tanto o raciocínio etiológico quanto a estratégia terapêutica.
Esse processo deve ser complementado por anamnese dirigida, com atenção ao uso de diuréticos, presença de doenças cardíacas, hepáticas ou renais, distúrbios endócrinos, ingestão excessiva de água e uso de medicamentos potencialmente associados à síndrome da secreção inapropriada de ADH.
Como corrigir a hiponatremia?
O tratamento da hiponatremia depende fundamentalmente da gravidade, da presença de sintomas neurológicos e da velocidade de instalação do distúrbio.
Em casos de hiponatremia grave sintomática, o quadro configura uma emergência médica, devido ao risco iminente de edema cerebral e herniação.
Nessas situações, está indicada a administração de solução salina hipertônica a 3%, em bolus controlados, com o objetivo de promover elevação inicial do sódio sérico entre 4 e 6 mEq/L nas primeiras horas, aliviando os sintomas neurológicos. A correção deve ser rigorosamente monitorada, evitando-se aumentos superiores a 10 mEq/L nas primeiras 24 horas, a fim de reduzir o risco de síndrome de desmielinização osmótica.
Nos quadros leves e moderados, o manejo é direcionado principalmente à correção da causa subjacente, podendo incluir restrição hídrica, ajuste de fármacos, uso criterioso de diuréticos, ureia ou antagonistas dos receptores de vasopressina (vaptans), conforme a etiologia e o contexto clínico.
Em todos os cenários, a monitorização seriada do sódio sérico é essencial para garantir segurança e eficácia terapêutica.
Princípios de segurança na correção do sódio
A condução da hiponatremia deve ser individualizada e sempre orientada pela identificação e tratamento da causa de base, uma vez que a simples normalização laboratorial não substitui a correção do mecanismo fisiopatológico subjacente.
A estratégia terapêutica deve considerar a duração do distúrbio (distinguindo-se quadros agudos, com instalação em menos de 48 horas, dos crônicos), a gravidade da hiponatremia, a presença e intensidade de sintomas neurológicos e a existência de patologia intracraniana prévia, fatores que influenciam diretamente o risco de complicações durante a correção.
Um dos principais riscos do tratamento é a hipercorreção do sódio sérico, que pode desencadear a síndrome de desmielinização osmótica, condição neurológica grave e potencialmente irreversível.
Por esse motivo, recomenda-se que o objetivo inicial seja uma elevação controlada de 4 a 6 mEq/L, mantendo-se uma taxa máxima de correção de até 8 mEq/L em 24 horas - admitindo-se, em contextos específicos, valores ligeiramente maiores, desde que sob monitorização rigorosa.
Nas hiponatremias hiperosmolares, frequentemente associadas a estados hiperglicêmicos, a abordagem deve priorizar o tratamento da condição metabólica de base, uma vez que a hiponatremia não é verdadeira.
De modo semelhante, nas pseudo-hiponatremias e nas formas relacionadas ao uso de manitol hipertônico, a conduta deve focar na correção da causa desencadeante, sem intervenções direcionadas à reposição de sódio.
Considerações finais
A hiponatremia é um distúrbio frequente, potencialmente grave e, muitas vezes, subdiagnosticado.
Sua abordagem exige mais do que a correção de um valor laboratorial: requer compreensão do mecanismo fisiopatológico envolvido, avaliação clínica cuidadosa e condução terapêutica criteriosa, especialmente nos quadros agudos e sintomáticos, nos quais atrasos ou correções inadequadas podem resultar em desfechos neurológicos irreversíveis.
Na prática clínica, decisões relacionadas ao diagnóstico, à classificação e ao ritmo seguro de correção demandam consulta rápida a protocolos, cálculos e recomendações atualizadas.
Para apoiar esse processo, o aplicativo WeMEDS reúne ferramentas, calculadoras clínicas e conteúdos médicos organizados que auxiliam na tomada de decisão à beira-leito, oferecendo suporte prático e baseado em evidências para o manejo de distúrbios hidroeletrolíticos, como a hiponatremia, e de diversas outras condições clínicas.
👉 Ter acesso a esses recursos no momento da decisão pode fazer a diferença entre um ajuste seguro e um risco evitável.
--
Referências:
Adrogué HJ, Tucker BM, Madias NE. Diagnosis and Management of Hyponatremia: A Review. JAMA. 2022;328(3):280–291. doi:10.1001/jama.2022.11176
Bhasin-Chhabra, B., Veitla, V., Weinberg, S., & Koratala, A. (2022). Demystifying hyponatremia: A clinical guide to evaluation and management. Nutrition in clinical practice : official publication of the American Society for Parenteral and Enteral Nutrition, 37(5), 1023–1032. https://doi.org/10.1002/ncp.10907
Henry D. A. (2025). Hyponatremia. Annals of internal medicine, 178(12), ITC177–ITC192. https://doi.org/10.7326/ANNALS-25-04219