Hipoglicemia: do mecanismo fisiológico à conduta clínica segura

[lwptoc colorScheme="inherit" borderColor="#fcfcfc"]
O que é hipoglicemia? Definição clínica e relevância na prática médica
A hipoglicemia é uma condição endocrinometabólica caracterizada pela redução dos níveis de glicose na corrente sanguínea, suficiente para desencadear manifestações clínicas e respostas neuroendócrinas.
Embora não exista consenso absoluto na literatura quanto ao ponto de corte bioquímico, valores de glicemia geralmente abaixo de 70 mg/dL, especialmente quando inferiores a 55 mg/dL e associados a manifestações clínicas, são amplamente utilizados para definir o quadro.
Trata-se de uma condição particularmente frequente em indivíduos com diabetes mellitus tipo 1, sobretudo em contextos de controle glicêmico intensivo. Estima-se que esses pacientes apresentem, em média, cerca de dois episódios sintomáticos leves por semana e ao menos um episódio grave por ano.
Em contraste, a hipoglicemia ocorre com menor frequência em pacientes com diabetes mellitus tipo 2, mesmo entre aqueles em uso de insulina, com uma incidência inferior a 30% da observada no diabetes tipo 1.
Fisiologia glicêmica normal
Para a melhor compreensão da hipoglicemia, é fundamental entender os mecanismos fisiológicos responsáveis pela manutenção da glicemia dentro de limites estreitos.
A glicose é o principal substrato energético do organismo e exerce papel central na respiração aeróbica celular, culminando na produção de ATP. O sistema nervoso central, em particular, é altamente dependente da glicose circulante, o que explica a gravidade clínica da hipoglicemia.
Estado pós-prandial (alimentado)
Após a ingestão alimentar, a glicose absorvida no trato gastrointestinal é liberada na corrente sanguínea, elevando a glicemia. Esse aumento é detectado pelas células β das ilhotas pancreáticas, por meio de transportadores de glicose (principalmente GLUT-2), desencadeando a secreção de insulina.
A insulina é um hormônio peptídico sintetizado pelas células β pancreáticas a partir da clivagem da pró-insulina, processo que também origina o peptídeo C. Sua principal função é facilitar a entrada da glicose nas células, promovendo seu uso metabólico.
Além disso, a insulina exerce um papel marcadamente anabólico, estimulando:
- Glicogênese: armazenamento do excesso de glicose sob a forma de glicogênio no fígado e no músculo esquelético.
- Lipogênese: conversão de glicose em triglicerídeos no tecido adiposo.
- Síntese proteica: captação de aminoácidos e estímulo à produção de proteínas.
Esses mecanismos garantem o armazenamento energético e a redução fisiológica da glicemia após as refeições.
Estado de jejum
Durante o jejum, ocorre queda progressiva da glicemia, acompanhada pela redução da secreção de insulina.
Simultaneamente, há ativação do sistema contrarregulador, com destaque para a liberação de glucagon pelas células α pancreáticas, além de outros hormônios contra-insulínicos como adrenalina, cortisol e hormônio do crescimento (GH).
Esses hormônios promovem um estado catabólico, com o objetivo de manter a glicose plasmática adequada para tecidos glicodependentes. Os principais processos envolvidos incluem:
- Glicogenólise: degradação do glicogênio hepático, liberando glicose para a circulação.
- Gliconeogênese: produção hepática de glicose a partir de substratos não glicídicos, como lactato (ciclo de Cori), aminoácidos e glicerol.
- Lipólise: quebra de triglicerídeos com liberação de ácidos graxos livres, que passam a ser utilizados como fonte energética periférica.
- Cetogênese: produção de corpos cetônicos (acetoacetato, acetona e β-hidroxibutirato), que podem servir como combustível alternativo para cérebro, coração e músculo.
- Proteólise: degradação de proteínas com liberação de aminoácidos, utilizados principalmente na gliconeogênese.
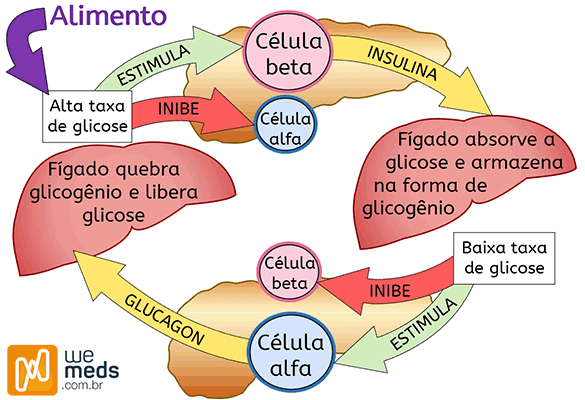
Causas da Hipoglicemia
A hipoglicemia resulta, de modo geral, de um excesso absoluto ou relativo de insulina (endógena ou exógena), associado ou não à falha dos mecanismos contrarreguladores.
É significativamente mais comum em indivíduos com diabetes mellitus, sobretudo naqueles em uso de insulina, nos quais o controle glicêmico intensivo aumenta o risco de episódios hipoglicêmicos.
Causas iatrogênicas
- Uso de insulina ou hipoglicemiantes orais (especialmente sulfonilureias).
- Doses excessivas, atraso ou omissão de refeições.
- Exercício físico prolongado ou não planejado.
- Uso de betabloqueadores, que podem mascarar sintomas adrenérgicos.
Causas endócrinas
- Insuficiência adrenal.
- Deficiência de GH.
- Hipopituitarismo.
- Hipertireoidismo.
Neoplasias
- Tumores secretores de insulina (insulinoma).
- Tumores produtores de IGF-2 (hipoglicemia não insulínica associada a tumores).
Outras causas
- Consumo excessivo de álcool, especialmente em jejum.
- Insuficiência hepática.
- Insuficiência renal.
- Cirurgias bariátricas.

Fisiopatologia da Hipoglicemia
Independentemente da etiologia, a hipoglicemia caracteriza-se por um desequilíbrio entre a ação da insulina e os hormônios contrarreguladores, resultando em queda da glicose plasmática.
A insulina promove a captação de glicose pelos tecidos, enquanto glucagon, adrenalina, cortisol e GH atuam elevando a glicemia por meio da mobilização de reservas energéticas.
À medida que os níveis glicêmicos diminuem, duas respostas clínicas principais se manifestam:
- Manifestações autonômicas (~65–70 mg/dL)
Decorrentes da ativação do sistema nervoso autônomo e da liberação de catecolaminas, com o objetivo de restaurar a glicemia. Incluem: palpitações, tremores, sudorese, ansiedade, taquicardia e elevação transitória da pressão arterial sistólica.
- Manifestações neuroglicopênicas (≤ 55 mg/dL)
Resultam da redução do aporte de glicose ao sistema nervoso central, levando a confusão mental, alterações do comportamento, rebaixamento do nível de consciência e convulsões e coma em casos graves.
Classificação clínica da hipoglicemia
A hipoglicemia pode ser classificada em três graus, de acordo com a gravidade das manifestações clínicas e a capacidade do paciente de reconhecer e tratar o episódio.
Hipoglicemia leve
Caracteriza-se pela predominância de sinais e sintomas autonômicos, como sudorese, tremores, palpitações e ansiedade, com preservação do nível de consciência. O paciente reconhece os sintomas e é capaz de realizar o tratamento de forma autônoma, geralmente com ingestão de carboidratos de rápida absorção.

Hipoglicemia moderada
Apresenta associação de sintomas autonômicos e neuroglicopênicos, como confusão mental, dificuldade de concentração e alteração do comportamento, com nível de consciência variável. Nessa fase, o paciente frequentemente necessita de auxílio de terceiros para o manejo adequado do episódio.
Hipoglicemia grave
Caracteriza-se pela predominância de manifestações neuroglicopênicas, incluindo rebaixamento do nível de consciência, convulsões ou coma. O paciente é incapaz de se autotratar, sendo o manejo habitualmente realizado por profissional de saúde treinado, com necessidade de intervenção imediata.
Tratamento da hipoglicemia
A abordagem terapêutica da hipoglicemia depende diretamente da gravidade do quadro clínico no momento da avaliação. Em todos os episódios, é fundamental identificar e corrigir a causa precipitante, como doses inadequadas de insulina ou hipoglicemiantes, omissão de refeições, exercício físico não planejado, consumo de álcool ou doenças associadas.
Hipoglicemia leve a moderada
Nos casos em que o paciente se encontra consciente e capaz de ingerir alimentos por via oral, o tratamento inicial consiste na administração de 15 g de carboidratos de rápida absorção, o que corresponde aproximadamente a:
- ½ lata de refrigerante comum;
- 3 colheres de chá de açúcar diluídas em água;
- 1 copo de leite;
- ½ pão francês.
Conduta subsequente:
Após 15 minutos, reavaliar os sintomas e, se possível, a glicemia capilar.
Ausência de melhora: repetir a administração de mais 15 g de carboidrato de rápida absorção.
Melhora clínica: orientar a ingestão de um lanche contendo carboidratos complexos (absorção lenta), a fim de prevenir recorrência do episódio nas horas subsequentes.
Deve-se evitar a correção com quantidades excessivas de carboidratos, pois isso pode resultar em hiperglicemia de rebote.

Hipoglicemia grave
Nos quadros de hipoglicemia grave, caracterizados por rebaixamento do nível de consciência, convulsões ou incapacidade de deglutição, a administração de glicose por via oral é contraindicada, devido ao risco de broncoaspiração e à menor velocidade de ação.
Tratamento de escolha (ambiente hospitalar):
- Soro glicosado a 50%: administrar 40–60 mL em bolus endovenoso. Na ausência de resposta clínica, a dose pode ser repetida.
A resposta costuma ser rápida, com recuperação do nível de consciência. Após estabilização, recomenda-se a ingestão de carboidratos de absorção lenta, quando possível, para prevenir novos episódios.
Em situações associadas ao uso de hipoglicemiantes orais (especialmente sulfonilureias) ou insulinas de ação intermediária ou prolongada, pode ser necessária observação hospitalar, com monitorização da glicemia capilar a cada 2–4 horas e infusão contínua de glicose.
Glucagon: alternativa terapêutica
O glucagon constitui uma alternativa eficaz ao soro glicosado a 50%, sendo especialmente útil em casos de dificuldade de acesso venoso ou para uso domiciliar em pacientes com alto risco de hipoglicemia grave.
Adultos: 1 mg por via intramuscular ou subcutânea.
Crianças: 0,5 mg por via intramuscular ou subcutânea.
Após a recuperação da consciência, deve-se oferecer carboidratos por via oral, sempre que possível, para evitar recorrência.
Consideração especial: etilismo e desnutrição
Em pacientes com suspeita de etilismo crônico ou desnutrição, recomenda-se que, antes da administração de glicose endovenosa, seja feita a reposição de tiamina 100 mg, por via intramuscular ou endovenosa
Essa medida visa prevenir o desenvolvimento de encefalopatia de Wernicke, potencialmente grave.

WeMEDS®: apoio clínico para prevenção e manejo seguro da hipoglicemia
Para além do manejo agudo, a prevenção de novos episódios de hipoglicemia depende de decisões clínicas rápidas, seguras e baseadas em evidência - especialmente em cenários de plantão, emergência ou acompanhamento ambulatorial de pacientes diabéticos.
Nesse contexto, o aplicativo WeMEDS® funciona como um aliado prático na tomada de decisão clínica, reunindo:
- Protocolos objetivos de manejo da hipoglicemia por gravidade;
- Doses seguras de insulina e hipoglicemiantes;
- Alertas de interações medicamentosas e fármacos associados a maior risco de hipoglicemia;
- Conteúdos atualizados para consulta rápida à beira do leito.
Com o WeMEDS®, o profissional de saúde reduz incertezas, padroniza condutas e ganha agilidade clínica, transformando conhecimento técnico em cuidado mais seguro para o paciente.
--
Referências:
American Diabetes Association Professional Practice Committee; 6. Glycemic Goals and Hypoglycemia: Standards of Care in Diabetes—2025. Diabetes Care 1 January 2025; 48 (Supplement_1): S128–S145. https://doi.org/10.2337/dc25-S006
Cryer, P. E., Axelrod, L., Grossman, A. B., Heller, S. R., Montori, V. M., Seaquist, E. R., Service, F. J., & Endocrine Society (2009). Evaluation and management of adult hypoglycemic disorders: an Endocrine Society Clinical Practice Guideline. The Journal of clinical endocrinology and metabolism, 94(3), 709–728. https://doi.org/10.1210/jc.2008-1410