Epilepsia explicada: tipos de crises, causas e as síndromes mais comuns
[lwptoc colorScheme="inherit" borderColor="#f9f9f9"]
Epilepsia, crise epiléptica ou crise convulsiva: qual a diferença?
Apesar de frequentemente usados como sinônimos, epilepsia, crise epiléptica e crise convulsiva não significam a mesma coisa. Entender essa distinção é fundamental para o correto diagnóstico e manejo clínico.
A epilepsia é uma síndrome neurológica crônica, caracterizada pela ocorrência de crises epilépticas recorrentes e imprevisíveis, na ausência de uma causa aguda e reversível, como febre, intoxicações, distúrbios metabólicos ou trauma cranioencefálico recente.
De forma complementar, a epilepsia pode ser definida pela presença de duas ou mais crises epilépticas não provocadas, ou uma crise não provocada, associada a alto risco de recorrência, como na presença de lesão estrutural cerebral.
Estima-se que a epilepsia acometa cerca de 2% da população mundial, sendo mais frequente em homens, com pico bimodal de incidência em crianças e idosos.
A crise epiléptica, por sua vez, corresponde a um episódio clínico transitório, resultante de uma descarga elétrica excessiva, anormal e síncrona de neurônios corticais. Essas descargas podem acometer diferentes áreas do cérebro, gerando manifestações motoras, sensitivas, psíquicas ou comportamentais.
A crise convulsiva é um subtipo de crise epiléptica, caracterizado especificamente por manifestações motoras, com contrações musculares intensas, involuntárias e, muitas vezes, violentas. Nem toda crise epiléptica é convulsiva.
Após a crise, pode ocorrer o chamado estado pós-ictal, período em que as áreas cerebrais envolvidas permanecem temporariamente disfuncionais. Nessa fase, o paciente pode apresentar confusão mental, sonolência, déficits neurológicos focais transitórios, além de paresias ou parestesias em membros.

Principais síndromes epilépticas: manifestações clínicas e achados típicos
As síndromes epilépticas correspondem a conjuntos bem definidos de manifestações clínicas, faixa etária de início, tipos de crises, achados eletroencefalográficos e, em alguns casos, alterações estruturais cerebrais associadas.
Seu reconhecimento é fundamental para o correto diagnóstico, escolha terapêutica e estimativa prognóstica.
Epilepsia do lobo temporal
É uma das síndromes focais mais comuns na vida adulta.
Caracteriza-se predominantemente por crises focais complexas, frequentemente com alteração do comportamento, automatismos, alterações emocionais, déficits motores transitórios e, em alguns casos, generalização secundária.
É comum a presença de liberação esfincteriana durante as crises. Está frequentemente associada à esclerose mesial temporal, identificada na ressonância magnética, sendo a convulsão febril na infância um importante fator de risco.
Epilepsia pós-traumática
Ocorre após traumatismo cranioencefálico, especialmente nos casos graves. Pode acometer até 50% dos pacientes com trauma significativo e manifestar-se semanas, meses ou até anos após o evento inicial. As crises são geralmente focais, mas podem evoluir para generalização.
Epilepsia mioclônica juvenil
Também conhecida como síndrome de Janz, inicia-se tipicamente entre os 13 e 20 anos.
Caracteriza-se por crises mioclônicas, principalmente ao despertar, frequentemente desencadeadas por privação de sono, estresse ou consumo de álcool. Pode coexistir com crises tônico-clônicas generalizadas.
O eletroencefalograma mostra complexos ponta-onda generalizados entre 4 e 6 Hz.
Síndrome de West
A síndrome de West é uma encefalopatia epiléptica da infância, geralmente associada à encefalopatia anóxico-isquêmica perinatal.
Manifesta-se por espasmos infantis, atraso ou regressão do desenvolvimento neuropsicomotor e um padrão eletroencefalográfico característico denominado hipsarritmia, marcado por ritmo caótico, ondas lentas de alta voltagem e atividade multifocal.
Síndrome de Lennox-Gastaut
A síndrome de Lennox-Gastaut ocorre mais frequentemente em crianças em idade pré-escolar e pode ser consequência da síndrome de West ou surgir de forma independente.
Está associada a retardo cognitivo, múltiplos tipos de crises epilépticas e refratariedade ao tratamento medicamentoso. O EEG apresenta padrão típico de complexos ponta-onda lentos, em torno de 2 a 2,5 Hz.
Síndromes benignas da infância
Entre as síndromes benignas da infância, destaca-se a epilepsia parcial benigna da infância, também chamada de rolândica.
Inicia-se geralmente entre os 4 e 10 anos, com crises focais, muitas vezes noturnas, envolvendo face e membros superiores. Apresenta excelente prognóstico, com remissão espontânea na adolescência. O EEG mostra descargas centrotemporais características.
Já a epilepsia de ausência, tradicionalmente conhecida como pequeno mal, acomete principalmente crianças entre 4 e 12 anos, manifestando-se por episódios breves de ausência da consciência, com interrupção súbita das atividades e recuperação rápida.
O EEG é característico, com complexos ponta-onda a 3 Hz, frequentemente desencadeados por hiperventilação.
Etiologia da epilepsia: causas primárias, secundárias e criptogênicas
A epilepsia pode ter múltiplas causas, refletindo a diversidade de mecanismos capazes de gerar hiperexcitabilidade neuronal e descargas elétricas anormais no córtex cerebral.
De forma geral, sua etiologia é classificada em secundária (sintomática), primária (idiopática) e criptogênica, sendo essa classificação útil para orientar a investigação clínica, o prognóstico e a abordagem terapêutica.
As epilepsias secundárias, também chamadas de sintomáticas, decorrem de uma causa identificável, responsável por alterações estruturais, metabólicas ou funcionais do sistema nervoso central.
Entre os principais fatores associados estão os acidentes vasculares encefálicos, especialmente em idosos, os traumatismos cranioencefálicos, tumores cerebrais, infecções do sistema nervoso central, além de intoxicações exógenas e distúrbios metabólicos ou eletrolíticos.
Nesses casos, a condição surge como consequência direta da agressão cerebral, podendo manifestar-se de forma tardia, mesmo após a resolução do evento inicial.
Os quadros primários ou idiopáticos caracterizam-se pela ausência de lesão estrutural cerebral identificável, apresentando forte componente genético e familiar. Costumam iniciar-se na infância ou adolescência e, em muitos casos, evoluem com remissão parcial ou completa na vida adulta.
Esse grupo engloba diversas síndromes epilépticas bem definidas, como as convulsões febris, que ocorrem em crianças entre 3 meses e 5 anos e não aumentam o risco de epilepsia futura, a parcial benigna da infância, a de ausência e a mioclônica juvenil, todas associadas a padrões eletroencefalográficos característicos.
Já as epilepsias criptogênicas referem-se a quadros nos quais se presume uma alteração estrutural encefálica subjacente, porém não detectável pelos métodos convencionais de neuroimagem.
Nessa categoria enquadram-se síndromes como a epilepsia do lobo temporal, frequentemente associada à esclerose mesial temporal, e as pós-traumáticas, que podem acometer uma parcela significativa de pacientes após traumatismo cranioencefálico grave.
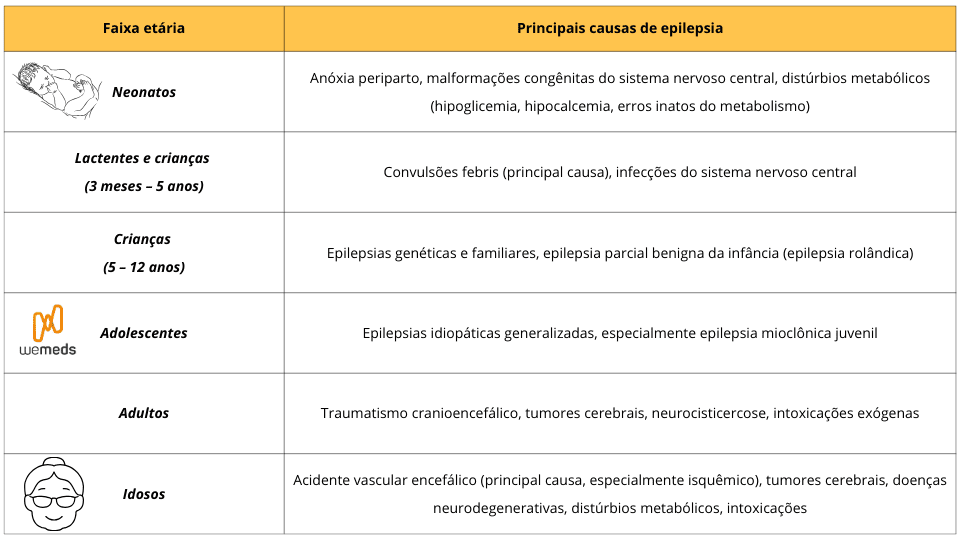
Etiologia de acordo com a faixa etária
A etiologia da epilepsia também apresenta variação conforme a faixa etária, o que reforça a importância do contexto clínico.
No período neonatal, predominam causas como anóxia periparto, malformações congênitas e distúrbios metabólicos. Em crianças pequenas, destacam-se as convulsões febris e as infecções.
Na idade adulta, são mais comuns as relacionadas a traumas, tumores, neurocisticercose e intoxicações. Em idosos, o acidente vascular encefálico, especialmente o isquêmico, representa a principal causa, seguido por tumores, doenças neurodegenerativas e alterações metabólicas.
Essa diversidade etiológica explica a heterogeneidade clínica da condição e reforça a necessidade de uma avaliação individualizada, integrando dados clínicos, eletroencefalográficos e de neuroimagem para definição diagnóstica e terapêutica adequada.
👉 Quer se aprofundar no diagnóstico, classificação e manejo da epilepsia? Saiba mais com a WeMEDS.
--
Referências:
Fisher RS et al. Operational classification of seizure types by the International League Against Epilepsy. Epilepsia. 2017.
Katyal R. Classification and Diagnosis of Epilepsy. Continuum (Minneap Minn). 2025;31(1):14–37. doi:10.1212/cont.0000000000001519