Emergência em Saúde Pública: como reconhecer, prevenir e agir em situações de crise sanitária

[lwptoc colorScheme="inherit" borderColor="#ffffff"]
O que constitui uma emergência em saúde pública?
A evolução dos padrões epidemiológicos e a rápida mudança no comportamento de doenças infecciosas levaram à necessidade de estabelecer o conceito de emergência em saúde pública. Esse termo abrange situações que exigem respostas imediatas e coordenadas para preservar a saúde da população.
É importante destacar que emergências em saúde pública não se limitam a doenças transmissíveis. Elas também incluem agravos decorrentes de desastres naturais, crises ambientais, interrupções de serviços essenciais e situações de desassistência que comprometam a proteção e o cuidado em saúde.

Nesse contexto, podem ser considerados emergências em saúde pública:
- Surtos ou epidemias com risco de ampla disseminação, provocados por agentes infecciosos inesperados ou de relevância epidemiológica.
- Reintrodução de doenças previamente eliminadas, representando ameaça à segurança sanitária nacional.
- Situações com elevada gravidade ou que ultrapassem a capacidade de resposta das estruturas estaduais do SUS, demandando apoio adicional para contenção e manejo.
- Eventos reconhecidos pelo Poder Executivo Federal como situação de emergência ou estado de calamidade pública, que exijam atuação direta do setor de saúde.
- Cenários oficialmente declarados como emergência ou calamidade pelo ente federado, nos quais a população fique vulnerável devido à incapacidade de resposta local.
Insuficiência de oferta de serviços ou incapacidade de atendimento à demanda, extrapolando a capacidade operacional dos níveis federal, estadual, distrital ou municipal do SUS.
Ao reconhecer a complexidade e a diversidade dos cenários que podem configurar uma emergência em saúde pública, torna-se indispensável adotar estratégias sistematizadas de prevenção e resposta.

Medidas gerais de prevenção em casos de emergências de saúde pública
As medidas gerais de prevenção em situações de risco sanitário envolvem um conjunto de cuidados essenciais para reduzir a transmissão de doenças e garantir a segurança da população.
O primeiro ponto fundamental é assegurar o consumo de água potável.
Sempre que não houver abastecimento seguro, recomenda-se ferver a água ou utilizar métodos simples de purificação, como filtrar e adicionar duas gotas de hipoclorito de sódio a 2,5% para cada litro, aguardando 30 minutos antes do consumo. A água deve ser armazenada em recipientes limpos, tampados e de boca estreita, evitando a recontaminação.

A higiene das mãos é outra medida indispensável.
As mãos devem ser lavadas com água e sabão sempre que houver sujeira visível, ou higienizadas com álcool 70% na ausência de sujidade aparente. Esse cuidado é especialmente importante antes do preparo de alimentos, antes de tocar os olhos, a nariz ou a boca e após o uso do banheiro.
O uso adequado de equipamentos de proteção individual também contribui para evitar infecções.
Máscaras, luvas e botas devem ser utilizadas principalmente ao manusear água, solo, entulhos ou materiais possivelmente contaminados. Além disso, recomenda-se evitar contato com água de enchentes e manter distanciamento físico sempre que possível, reduzindo o risco de transmissão por gotículas e aerossóis.

No que diz respeito à segurança dos alimentos, é essencial garantir boas práticas de higiene durante a manipulação, incluindo limpeza rigorosa das mãos e utilização de equipamentos de proteção.
Os alimentos devem ser armazenados em recipientes limpos, secos, fechados e identificados, e aqueles envolvidos no preparo das refeições não devem apresentar sintomas respiratórios ou gastrointestinais.
Para evitar contaminações, é importante garantir o cozimento completo dos alimentos, proteger a cozinha contra insetos e roedores, preferir leite e derivados pasteurizados e nunca consumir itens vencidos.

A higiene ambiental também desempenha um papel crucial na prevenção de doenças.
Os ambientes devem ser limpos regularmente, com aumento da frequência quando houver presença de secreções ou fluidos. O descarte dos resíduos precisa ser adequado, e a higienização das superfícies deve seguir duas etapas: limpeza com água e sabão, seguida de desinfecção com solução preparada com quatro colheres de chá de hipoclorito de sódio a 2,5% para cada litro de água, usada imediatamente após o preparo.
Manter banheiros limpos, acionar a descarga com a tampa fechada e manter o lixo ensacado e coberto são práticas que ajudam a controlar vetores. Na ausência de sanitários, deve-se estabelecer uma área isolada para eliminação e enterrar as fezes de forma profunda, evitando contaminação do solo e de cursos d’água.
A limpeza de caixas d’água deve ocorrer a cada seis meses, tanto em instituições quanto em domicílios, e os ambientes precisam ser bem ventilados para favorecer a renovação do ar. O tratamento adequado do esgoto e a destinação correta dos resíduos completam esse conjunto de medidas, reduzindo a exposição ambiental a agentes infecciosos.

Por fim, a prevenção depende também da educação em saúde e da organização adequada de espaços coletivos, como abrigos.
É fundamental informar a população sobre formas de transmissão, sinais de alerta e medidas eficazes de prevenção. Nos abrigos, a vacinação deve ser atualizada conforme as recomendações para situações de emergência.
A estrutura do ambiente deve contar com áreas delimitadas para dormir, preparar e consumir alimentos, higiene pessoal e descarte de resíduos, mantendo-se, sempre que possível, ao menos um metro de distância entre os colchões.
Além disso, é importante monitorar continuamente os riscos de surtos e as condições de higiene, incluindo a qualidade da água e o manejo dos alimentos. Essas medidas integradas fortalecem a proteção coletiva e minimizam o risco de disseminação de doenças em contextos adversos.

Estratégias de imunização em emergências de saúde pública
A vacinação é uma das estratégias mais eficazes para prevenir doenças infecciosas, especialmente em situações de risco aumentado ou em contextos de emergência sanitária.
A vacina contra hepatite A constitui a principal medida preventiva e deve ser aplicada por via intramuscular, preferencialmente no músculo deltoide em adolescentes e adultos, ou no vasto lateral da coxa direita em crianças.
A vacina contra influenza pode ser administrada por via intramuscular ou subcutânea, sendo o deltoide o local preferencial de aplicação. De forma semelhante, as vacinas de febre tifoide e dengue são aplicadas por via subcutânea, também na região do deltoide.
Para a COVID-19, as vacinas atualmente recomendadas são, majoritariamente, as vacinas de mRNA, que apresentam melhor perfil de eficácia e segurança em comparação às vacinas de vetor adenovírus.
Em populações expostas a surtos ou vivendo em áreas de transmissão endêmica, a vacina contra cólera pode ser utilizada como medida preventiva adicional, sendo administrada por via oral.
A vacinação antitetânica permanece fundamental e deve ser atualizada conforme os esquemas recomendados para cada faixa etária e situação de exposição.
No caso da raiva, a vacinação pode ser realizada por via intradérmica ou intramuscular, com aplicação no músculo deltoide para adolescentes e adultos e no vasto lateral da coxa direita para crianças. Após 14 dias da última dose, é necessária a avaliação sorológica; valores inferiores a 0,5 UI/mL indicam a necessidade de uma dose de reforço intramuscular.
A vacina tríplice viral (sarampo, caxumba e rubéola) é administrada por via subcutânea na região do deltoide, seguindo o esquema de duas doses de 0,5 mL: a primeira aos 12 meses e a segunda aos 15 meses de idade.
Para indivíduos não vacinados expostos ao vírus, adota-se a profilaxia pós-exposição com uma dose administrada em até 72 horas após o contato. Em situações que justifiquem imunização passiva, como risco aumentado de evolução grave, pode-se utilizar imunoglobulina na dose de 0,25–0,5 mL/kg em até seis dias após a exposição.
Essas medidas vacinais, quando corretamente aplicadas, reduzem substancialmente o risco de adoecimento e contribuem para o controle efetivo de diversos agravos infecciosos.
Medidas específicas para prevenção de infecções
As medidas específicas variam conforme o agente etiológico e a forma de transmissão de cada doença.
Dengue
No caso da dengue, a ação mais importante é impedir a proliferação do Aedes aegypti. Isso inclui eliminar todos os potenciais criadouros do mosquito, como recipientes, pneus, vasos, lonas ou qualquer objeto capaz de acumular água parada.
Caixas d’água e reservatórios devem permanecer bem vedados, e, quando a eliminação do foco não for possível, recomenda-se o uso de larvicidas.
Repelentes aplicados corretamente sobre a pele e as roupas, telas em portas e janelas, mosquiteiros e a manutenção de ambientes limpos e sem acúmulo de água complementam a proteção e reduzem significativamente o risco de transmissão.

Leptospirose
Para a leptospirose, a principal medida preventiva é evitar o contato direto com água de enchentes, lama ou áreas inundadas. Em situações de risco, o uso de botas e luvas impermeáveis torna-se indispensável.
A higiene ambiental, com eliminação de resíduos e ações que reduzam a presença de roedores — reservatórios da Leptospira — é essencial, podendo ser associada ao controle físico ou químico desses animais.
A quimioprofilaxia deve ser restrita a grupos com alta exposição.
Em pré-exposição, é indicada para militares, socorristas, voluntários ou trabalhadores atuando por curto período em áreas altamente endêmicas. Já a profilaxia pós-exposição é recomendada quando há contato direto com urina de animais potencialmente infectados ou situações de alto risco ambiental.

Tétano
A prevenção do tétano baseia-se na proteção individual e na adequada abordagem de ferimentos. É imprescindível utilizar equipamentos de proteção quando se lida com materiais cortantes ou ambientes de risco, além de realizar a limpeza imediata e cuidadosa de qualquer ferimento com água corrente e sabão.
Em lesões com risco para tétano, podem ser necessárias medidas como vacinação, administração de soro ou de imunoglobulina, de acordo com a classificação do ferimento e o histórico vacinal do paciente.
Ectoparasitoses
Nas ectoparasitoses, medidas de higiene e controle direto do parasita são fundamentais. A lavagem de roupas pessoais, roupas de cama e toalhas com água quente (idealmente acima de 50°C) auxilia na eliminação de piolhos, ácaros e seus ovos. Itens utilizados nas últimas 48 horas devem ser lavados e submetidos a secagem em alta temperatura.
Pessoas com contato próximo ao caso devem ser avaliadas e tratadas para evitar reinfestações. O pente-fino aplicado no cabelo úmido ajuda na remoção mecânica de lêndeas. Em situações de alta infestação em abrigos, pode-se considerar tratamento coletivo com ivermectina em dose única, além do uso de produtos tópicos como permetrina 1% ou deltametrina, sempre associados ao pente-fino para otimizar o controle.

Raiva
Na prevenção da raiva após exposições potencialmente transmissíveis, a primeira medida é a lavagem abundante do local da lesão com água e sabão ou antissépticos, como clorexidina ou soluções iodadas.
Nos casos envolvendo cães e gatos, quando possível, o animal deve ser observado por 10 dias para monitorar sinais de adoecimento.
A necessidade de vacinação e soro antirrábico depende da gravidade da exposição, do estado clínico do animal e do histórico vacinal do paciente, seguindo os esquemas padronizados de profilaxia pós-exposição.

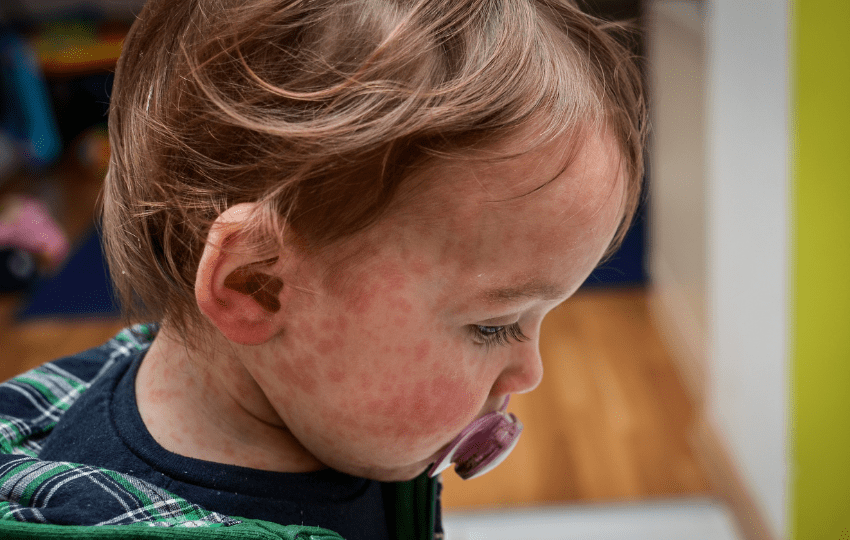
Sarampo
As medidas específicas contra o sarampo incluem isolamento do paciente desde o período prodrômico até o sétimo dia após o início do exantema, devido à alta transmissibilidade do vírus por aerossóis.
Gestantes suscetíveis devem ser afastadas de qualquer contato com casos suspeitos ou confirmados e também de comunicantes durante o período de incubação, que pode chegar a 23 dias. O isolamento respiratório adequado requer máscaras do tipo PFF-2 ou N95.
Malária
No caso da malária, a prevenção envolve estratégias individuais e coletivas.
Entre as medidas pessoais estão o uso de mosquiteiros — preferencialmente impregnados com inseticidas —, aplicação de repelentes, uso de roupas que cubram braços e pernas, instalação de telas nas residências e utilização de inseticidas no ambiente doméstico.
No âmbito coletivo, são essenciais ações de manejo ambiental, como drenagem de áreas alagadas, obras de saneamento destinadas a eliminar criadouros, limpeza e aterro das margens de corpos d’água, modificação do fluxo hídrico para evitar acúmulo de água parada, controle da vegetação aquática e melhorias estruturais nas moradias e locais de trabalho.
O planejamento urbano e o uso adequado do solo também contribuem para reduzir áreas propícias à proliferação do vetor.

--
Referências:
Serviço de Controle de Infecção Hospitalar - Albert Einstein. Manual de Prevenção e Manejo de Doenças Infectocontagiosas em Desastres Climáticos. São Paulo: 2025.
MINISTÉRIO DA SAÚDE. Secretaria de Vigilância em Saúde. Departamento de Vigilância em Saúde Ambiental e Saúde do Trabalhador. Guia de preparação e resposta à emergência em saúde pública por inundação. Brasília: Ministério da Saúde, 2017.
Chackungal, S., et al (2011). Prehospital and Disaster Medicine, 26 (6), 429–437. doi:10.1017/S1049023X12000064